乳腺癌在年轻女性中很少见。在美国,每年不到2%的35岁以下女性被诊断患有乳腺癌。然而,35岁前患有乳腺癌的妇女往往患有更具侵袭性的疾病。最近对150,588名乳腺癌妇女进行的一项基于人群的研究发现,当其他因素得到控制时,年轻是生存率下降的独立预测因素。目前,人们对25岁以下人群中乳腺疾病的发病率、重要性或适当治疗的了解有限。
众所周知,对老年人的乳腺组织进行病理评估是非常重要的,但是否有必要对年轻女性进行类似的分析,或者应该在什么年龄送乳腺标本进行病理评估,目前尚不清楚。矛盾的是,大多数年轻女性的乳房缩小标本尚未在病理学上发现,但同样重要的事实是,年轻女性的恶性或高风险发现可能预测更差的预后,并且早期检测可能增加恶性肿瘤风险的病变可能具有潜在的显著临床优势。
本研究的目的是描述年轻女性乳房缩小和整形手术的附带病理结果,确定年轻女性乳房组织的常规组织病理学检查是否有益,并通过回顾现有最佳文献来指导非典型病变年轻患者的治疗。

在这项研究中,对2010年6月至2018年5月接受乳房缩小整形手术的年轻女性进行了回顾性研究,以确定人口统计数据、手术年龄、乳腺癌风险因素和病理数据。当需要明确诊断时,进行组织学重新评估。
共有798名年轻女性参与了这项研究。手术时患者平均年龄为(17.52.0)岁,平均体重指数为(28.75.7)kg/m2,平均切除重量为(685339)g/乳房。181名患者(22.6%)有乳腺癌家族史,其中20名(2.5%)为一级亲属,165名(20.7%)为二级或二级以上亲属。5名患者(0.6%)有BRCA突变家族史,1名患者也有已知的BRCA1突变。初潮年龄7 ~ 16岁,平均11.91.5岁。267名患者(33.5%)使用过激素类避孕药,128名患者(16.0%)经常饮酒,31名患者(3.9%)吸烟。此外,5名患者(0.6%)有性早熟史。

据报道,大多数患者的病理组织是正常的[n=704(88.2%)]。
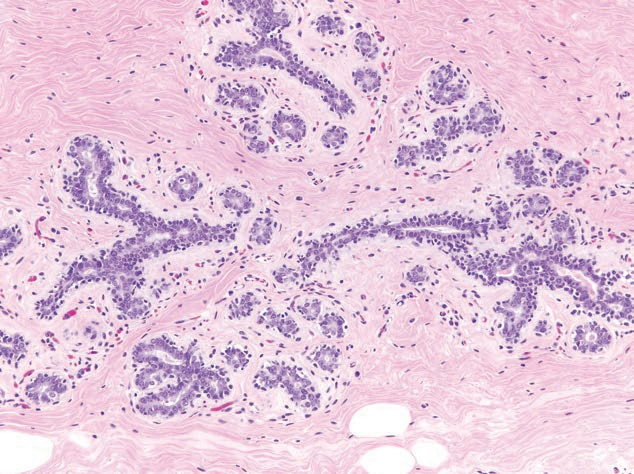
94例(11.8%)有病理发现的患者:
21例(2.6%)为非增生性病变(如胆管扩张、单纯性囊肿和顶浆化生)。
增生性病变64例(8.0%),无异型性。
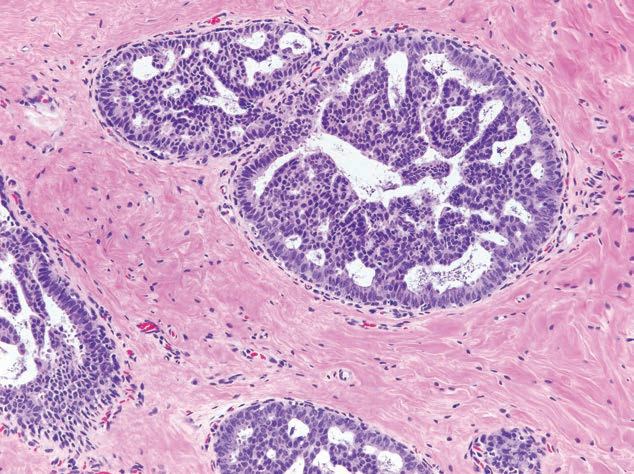
9例(1.1%)为不典型增生性病变。
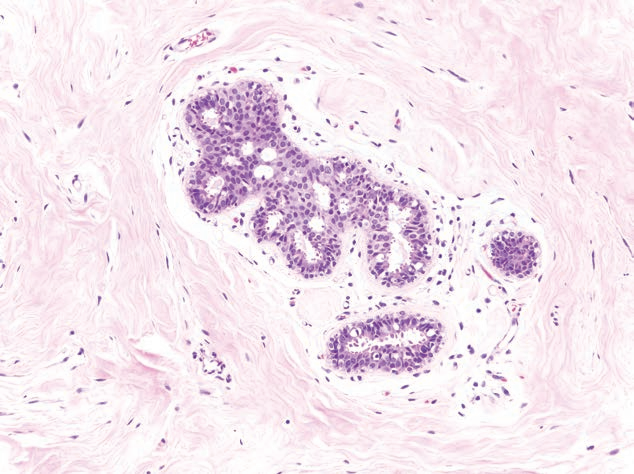
交界性叶状肿瘤1例(0.1%)。

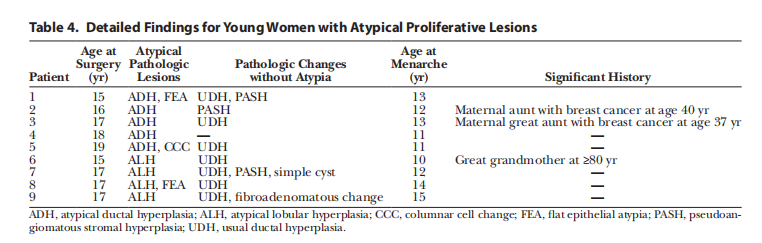
下表列出了9名非典型增生患者(1.1%)的进一步信息。其中四名患者在成人高危乳腺癌诊所接受了长期临床随访。7例不典型增生患者的对侧也有增生性病变,并非不典型。
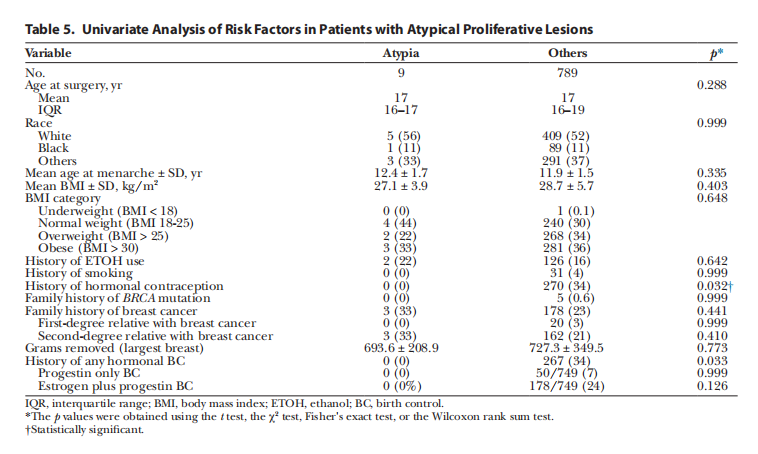
对伴有或不伴有非典型性病变的增生性病变患者的危险因素进行单因素分析显示,初潮年龄在12岁或以下明显多于无增殖性病变的患者(p=0.012)。

单变量和多变量分析显示,月经初潮年龄小于12岁与增殖性病变的发生率显著相关(p=0.009)。一级亲属患乳腺癌的家族史是第二个最强的预测因子,但并不显(p=0.307)。

然而,当在预测风险算法中一起使用时,12岁或以下月经初潮年龄和患有乳腺癌的一级亲属对患有或不伴有异型性的增生性病变的风险有相加的影响。
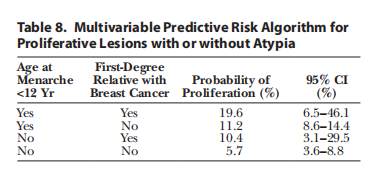
在798名接受乳房缩小术的青少年和年轻女性中未检测到癌症。接受乳房缩小整形术的年轻女性中,超过10%的人有组织病理学表现。中度风险增加的不典型病变发生率较低,但轻度风险增加的典型增生较常见。多变量分析表明,12岁以下的月经初潮通常是增生性病变的危险因素;然而,在患有非典型性疾病的少数人群中,这一点并未得到统计上的证实。虽然这项研究显示非典型病变的发生率总体较低,但增殖性疾病,特别是伴有异型性的疾病,可能与癌症的未来发展相关,而早期识别提供了改善监测的可能性。因此,研究者仍然主张常规的病理评估,特别是对月经初潮较早的女性,以帮助为临床决策提供信息,并指导未来在这一小部分患者中进行乳腺癌筛查。






